Undersøkelse
og behandling av nakkepasienter etter McKenzie metoden
Charlotte
Krog er fysioterapeut Dip. MDT, privat praktiserende i Aalborg. Email
Steen
Olsen er fysioterapeut Dip. MDT, ansat på Rygcentret i
København.
Teori og evidens
Mekanisk
Diagnostikk og Terapi
(MDT) refererer til klinisk undersøkelse, behandling og
profylakse av problemer oppstått i bevegeapparatet. Utviklingen
av denne kliniske intervensjon startet i New Zealand i 1950'årene
med Robin McKenzies pasientobservasjoner. Metoden er under stadig
utvikling og utbredning, og senest er det i år 2000 utgitt en
bok om MDT anvendt til de perifere ledd.
Når MDT utføres av en
utdannet kliniker anvendes metoden
diagnostisk
prognostisk
terapeutisk og
profylaktisk.
MDT
består av en anamnese og en klinisk undersøkelse, som
gjør fagpersonen i stand til å klassifisere pasientens
problem, og deretter utvikle et spesifikt og individuelt
behandlingsforløp med fokus lagt på pasientens egen
innsats supplert med relevante terapeutiske teknikker, såkalt
progresjon av kraft.
Anamnesen inneholder en beskrivelse
av pasientens profil - personlige data, beskrivelse av symptomer
(bodydiagram), når symptomene oppsto, når de er til
stede, spesifikk analyse av symptom- og mekanisk respons på
daglige aktiviteter, samt screening for kontraindikasjoner for MDT.
Ut fra anamnesen oppstilles hypoteser omkring mulig klassifikasjon,
som forsøkes testet gjennom den objektive undersøkelse.
Redskapene i den objektive
undersøkelse er holdningsanalyse, undersøkelse og
vurdering av bevegelsestap, gjentagne bevegetest, statiske test,
neurologisk undersøkelse samt differensialdiagnostiske test.
Undersøkelsen munner ut i en konklusjon: pasientens problem
klassifiseres som enten derangementsyndromet, dysfunksjonssyndromet,
posturalsyndromet, hodepinesyndromet eller annet.
Deretter oppstilles en
behandlingsplan basert på dette resultat.
Disse hovedpunkter i metoden
presenteres mer inngående i det følgende.
De fire syndromer og
sentraliseringsfenomenet
Man kan kortfattet definere de fire
syndromer og sentraliseringsfenomenet slik:
Sentraliseringsfenomenet:
Dette
fenomen beskriver en prosess, hvor distale symptomer (scapula,
skulder, arm, hånd), som har sin opprinnelse fra columna,
gradvis avtar og forsvinner som resultat av gjentagne bevegelser,
statiske test eller holdningskorreksjon. Fenomenet kan ofte
identifiseres under den første undersøkelse og er en
viktig prognostisk faktor.
Derangementsyndrom:
Dette
syndrom opptrer på mange forskjellige måter. Det
essensielle ved syndromet er at det som et resultat av undersøkelsen
skapes en blivende mekanisk og symptomatisk forandring til det verre
eller det bedre. Sentraliseringsfenomenet knytter seg utelukkende til
dette syndrom.
Dysfunksjonssyndrom:
Dette
syndrom fremkaller under den objektive undersøkelse den
følgende symptomrespons: smerter oppstår i
ytterstilling, og ved gjentagne test reproduseres samme
symptomrespons. Etter testning vil det således verken være
varige mekaniske eller symptomatiske forandringer til det verre eller
det bedre.
Posturalt
syndrom:
Dette
syndrom viser seg under undersøkelsen ved at statiske test
producerer lokale symptomer. Disse symptomer opphører
øyeblikkelig, når pasienten beveger seg vekk fra den
smerteprovoserende stilling. Under gjentagne test er bevegeligheden
full og fri, og symptomene kan ikke fremkalles.
Hodepinesyndrom:
Hodepine
er den dominerende klage og pasienten responderer symptomatisk-
og/eller mekanisk på MDT.
For
en mer detaljert beskrivelse henvises til The
Cervical and Thoracic Spine: Mechanical Diagnosis and Therapy,
utgitt av Spinal Publications 1990 eller McKenzie Institutt Danmarks
kursprogram.
Anamnese
Anamnesen er en aktiv prosess, og bak
hvert spørsmål ligger bestemte intensjoner. Her vil vi
kort henlede oppmerksomheden på fem vesentlige områder av
anamnesen.
Personlige data
Pasientens jobb og fritidsinteresser.
Holdningsrelaterte belastninger i
dagligdagen
Yellow Flags (psykososiale faktorer,
som disponerer for å utvikle kroniske nakkeproblemer).
Bodydiagram
Denne
ryggepisodes symptomutbredning inntegnes og beskrives på et
bodydiagram. Ved symptomer forstås smerter og
føleforstyrrelser.
Når
oppsto symptomene, og når er de til stede?
Skademekanismen
avklares, og det vurderes om tilstanden er akutt, subakutt eller
kronisk. Likeledes presiseres det om smertene har en konstant eller
intermitterende karakter. Dette er et av nøkkelpunktene til
innledningsvis å få et inntrykk av hvorvidt problemets
art synes å være mekanisk, kjemisk eller en kombinasjon
av de to. Ved konstante smerter kan årsaken både være
mekanisk, kjemisk eller en kombinasjon av de to. Tolkningen av
intermitterende smerter er derimot at de er en følge av
mekanisk påvirkning.
Mekanisk
og symptomatisk påvirkning av dagligdags funksjoner
Her
analyseres spesifikke dagligdags funksjoner:
Hvordan påvirkes symptomene av
dynamiske/statiske belastninger?
Hva er effekten av bevegeretninger i
det saggitale og frontale plan?
Hva er effekten på vektbæring,
samt effekten av den tid, som pasienten bruker i den pågjeldende
stilling?
Eksempel:
Den
sittende stilling er helt gjengs og lett å foreta en generell
analyse ut fra. For de fleste er den sittende stilling ofte forbundet
med lav cervikal fleksjon samt øvre cervikal ekstensjon. Hvis
pasienter med refererede symptomer fra cervikalcolumna gir uttrykk
for at det å sitte forverrer symptomene i overarmen etter en
halv time, kan vi lage følgende analyse: En statisk
fleksjonsstilling av nedre cervikalcolumna under vektbæring i
mer end 30 minutter påvirker pasientens symptomer i negativ
retning.
Samme analyse lages over andre
dagligdags funksjoner således at cervikalcolumna utredes i
diverse bevegeretninger samt belastningssituasjoner.
Kontraindikasjoner
Her
screenes særlig for Red Flags (risikofaktorer i forhold til en
eventuell alvorlig patologisk tilstand).
Objektiv undersøkelse
Etter
endt anamnese oppstilles en hypotese
om mulige diagnoser, så som det posturale syndrom,
derangementsyndromet, dysfunksjonssyndromet, hodepinesyndromet eller
annet. Denne hypotese avgjør hvilke test, som benyttes under
den objektive undersøkelse.
Her vil vi kort henlede
oppmerksomheten på syv vesentlige områder:
Holdningsanalyse
Foretaes
i relevante utgangsstillinger.
Bevegelsestap
Bevegelsestap
testes i henholdsvis
protrusjon: høy cervikal
ekstensjon (occiput - C3) og lav cervikal fleksjon (C3 og nedetter).
fleksjon: fleksjon av hele
cervikalcolumna.
retraksjon: høy cervikal
fleksjon (occiput - C3) og lav cervikal ekstensjon (C3 og nedetter).
ekstensjon: ekstensjon av hele
cervikalcolumna.
lateral fleksjon bilateralt: koblede
bevegelser av lateral fleksjon og rotasjon.
rotasjon bilateralt: koblede
bevegelser av lateral fleksjon og rotasjon.
Under testen registreres pasientens
evne til å bevege seg, kvaliteten av bevegeutslaget, selve
bevegeutslaget og om det er problemer med å bevege hodet
tilbake fra de testede stillinger.
Dynamiske
og statiske test
De
relevante bevegeretninger, som nevnes ovenfor, kan testes i
forskjellige utgangsstillinger. Avhengig av pasientens symptomatiske
og mekaniske respons kan testene progredieres med ytterligere
kraftpåvirkning gjennom pasientens eget overpress, terapeutens
overpress og terapeutmobilisering.
Denne
progredierede test- og behandlingsprosedyre kalles progresjon
av kraft, og brukes
således både undersøkelsesmessig og
behandlingsmessig. Behandlingsmessig er den siste kraftprogresjon
manipulasjon, som etterfølger terapeutmobilisering.
Neurologisk
undersøkelse
Neurologisk
undersøkelse foretas hvor det skjønnes relevant, dog
typisk ved konstante symptomer distalt for albuenivå.
Differensialdiagnostiske
test
Test av
diverse skulderproblematikker, vertebral basilar insuffisiens (VBI)
og annet.
Konklusjon
Den
subjektive og objektive undersøkelse munner ut i en konklusjon
om pasientens problem, som kan være posturalsyndrom,
dysfunksjonssyndrom, derangementsyndrom, hodepinesyndrom eller annet.
Hver kategori kan underinndeles i subkategorier.
Behandlingsstrategi
Undersøkelsesfunn
og diagnose legger direkte op til en behandlingsplan.
Grunnbehandlingsredskapene, som benyttes, er holdningskorreksjon,
selvmobiliserende øvelser for pasienten og
terapeutteknikker.
Det overordnede mål med behandlingen er
selvfølgelig å løse pasientens problem, hvor det
er mulig. Behandlingen av pasienten kan i mange tilfeller løses
igjennom holdningskorreksjon og selvmobiliserende øvelser,
således at pasienten på lengre sikt opplever
terapeutuavhengighet, og derved involveres i håndteringen av
eget problem. Hvis de to første behandlingsprosedyrer ikke gir
den ønskede effekt, progredieres kraftpåvirkningen med
terapeutteknikker, eksempelvis mobilisering og manipulasjon.
Evidens for MDT
Langt
det meste forskning i McKenzie-konseptet (MDT) er utført på
lumbalcolumna, og undersøkelsene varierer i kvalitet. Om
behandling av cervikalcolumna foreligger det på nåværende
tidspunkt kun enkelte undersøkelser, og det vil i fremtiden
være nødvendig å gjennomføre ytterligere
forskning, som kan belyse området bedre. En undersøkelse,
som viser effekt av MDT innen for nakkeområdet, er basert på
88 whiplash-pasienter (16).
Follow-up perioden var 6 måneder. To grupper fikk aktiv
behandling etter McKenzies prinsipper. Den ene med start av
behandlingen innenfor 96 timer, den anden med start etter to uker. To
andre grupper fik standardbehandling: utlevering av
informasjonsfolder om skademekanismer, instruksjon i
holdningskorreksjon, hvile og avlastning - eventuelt med bruk av
halskrave - og informasjon om gradvis å starte øvelser
for nakke og skuldre. Standardbehandlingsgruppene startet også
behandling innenfor henholdsvis 96 timer og to uker.
Ved 6 måneders oppfølgning
var resultatene at 13 ut av 43 pasienter var smertefri i gruppene
behandlet etter MDT's prinsipper. Kun 5 ut av 45 pasienter var
smertefri i gruppene, som mottok standardbehandling.
Ved
pasienter, som stadig hadde litt smerte etter 6 måneder var
mønstret det samme. Her var tallet 19 ut av de 43 i MDT
gruppene, mens tallet var 9 ut av 45 i standard gruppene. I
undersøkelsen var det ingen forskjell mellom gruppene i
forhold til registreringen av bevegelsestap.
En
annen undersøkelse på uspesifikke nakkepasienter viser
ingen forskjell mellom McKenzie-behandling, styrke- og
utholdenhetstrening, og placebobehandling. Her var follow-up perioden
12 måneder(9).
Ovenstående
undersøkelse av whiplash pasienter (16)
er den eneste, som underbygger effekten av MDT ved cervikale
problemer. En gjennomgang av litteraturen vedrørende effekt av
manipulasjon og mobilisering antyder at generell fysioterapi,
mobilisering og manipulasjon har bedre effekt end medisinering og
immobilisering (halskrave). Effekten ser dog kun ut til å være
kortvarig (7,
17).
Ut fra ovenstående gir litteraturen ikke svar på hva den
best dokumenterte behandling er.
Hva er fordelene ved å
behandle nakkepasienter etter McKenzie metoden?
Én av årsakene til at
man ikke finner den store forskjell på effekten mellom de
forskjellige behandlingsformer er at det kun er laget et begrenset
antall undersøkelser på cervicalcolumna. En annen årsak
kunne være at man i mange undersøkelser sammenligner
forskjellige behandlingsformer til én uspesifikk
pasientgruppe, for eksempel medisinering og ro i forhold til
manipulasjon. Rent logisk må det være slik, at noen
pasienter responderer på ro, andre på manipulasjon, mens
andre igjen responderer på en kombinasjon av for eksempel
aktive øvelser og mobilisering. Ville det ikke være
ønskelig å utvikle et undersøkelsessystem, som
kan dekke hver enkelt pasients behov, i stedet for å anvende
samme behandling til en hel gruppe?
Innen
for MDT anvender terapeuten et klassifiseringssystem, som kan dekke
dette behov. Via en mekanisk undersøkelse klassifiserer
terapeuten pasienten i forskjellige subkategorier, som leder frem til
et individuelt behandlingsprogram rettet mot den enkeltes behov. Det
vil si, at den enkelte pasient kan bli behandlet med nettopp det
vedkommende har bruk for, det være seg ro, holdningskorreksjon,
øvelser, mobilisering og manipulering eller en kombinasjon av
alle disse ting, alt etter hva klassifikasjonen legger opp til (10).
Selve undersøkelsesformen og
behandlingen, som følger kraftprogresjonsprinsippet, kombinert
med våres kontinuerlige utspørring av pasienter med
henblikk på symptomenes utbredelse sammenholdt med den
objektive bevegelighet, gjør metoden ytterst sikker både
for pasienten og for behandleren.
Sist men ikke minst legger metoden
opp til et stort pasientansvar i form av hjelp til selvhjelp og
stiler mod å utdanne pasienten til i fremtiden selv å ta
vare på sin rygg og nakke, såfremt et nytt problem skulle
oppstå. Dette følger retningslinjene for Medisinsk
Teknologi Vurderings-rapporten fra 1999.
Undesøkelses-
og behandlingsmetodene, som anvendes i MDT til cervikalcolumna, er
utilstrekkelig validert. For lumbalcolumna er det dog påvist en
høy grad av intertester overensstemmelse med
McKenzie-klassifikasjonen (15),
likesom en undersøkelse har vist at MDT kan anvendes til å
diagnostisere discogene problematikker (2).
Det er innlysende at man ikke direkte
kan overføre resultater fra lumbalcolumna til cervikalcolumna,
men inntil det foreligger mer entydige retningslinjer for hvordan
nakkepasienter skal behandles, må det være nærliggende
å skjele til litteraturen på det lumbale område, og
forøvrig ta utgangspunkt i sunn fornuft og erfaring.
Generelt
for alle de viste test og behandlingsprinsipper:
Før
test:
Noter alle
pasientens symptomer.
Under
test:
Noter, hva
som skjer med pasientens symptomer. McKenzie-terapeuter bruker denne
terminologi:
produce /abolish / increase /
decrease / centralise /peripheralise /no effect
Etter
test:
Noter
konklusjonen på testen. Terminologien er følgende:
better /worse /no better /no worse /no effect
KLINISK UNDERSØKELSE
Retraksjon
i sittende stilling
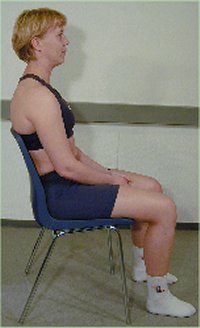

Start
fra en nøytral utgangsstilling: pasienten sitter rett på
en stol med rygglen, som ca. når til scapulas underkant. Fra
den nøytrale posisjon trekkes nakken så langt tilbake
som mulig. Under hele bevegelsen skal hodet holdes horisontalt.
Denne
test undersøker lav cervikal ekstensjon til midtstilling og
høy cervikal fleksjon utført med pasientens egen
kraft.
Retraksjon og ekstensjon

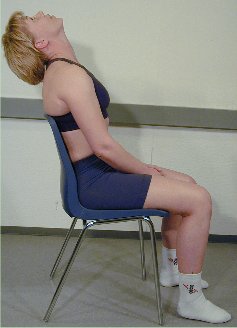
Pasienten
sitter i rett nøytralstilling på en stol med rygglen,
som ca. når til scapulas underkant. Pasienten utfører
en retraksjon, som umiddelbart etterfølges av cervikal
ekstensjon. Denne
test undersøker lav cervikal ekstensjon til ytterstilling
samt høy cervikal ekstensjon utført med pasientens
egen kraft.
Retraksjon i liggende stilling
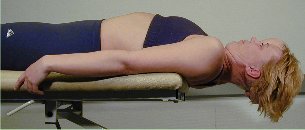
Pasienten
er ryggliggende. Hode og nakke raker ut over kanten av briksen til
nivå th. 3-4. Pasienten holder hånden under hodet og
senker det til ytterstilling, mens nesen hele tiden peker rett mot
taket. Denne test
undersøker lav cervikal ekstensjon til midtstilling samt høy
cervikal fleksjon utført med pasientens egen kraft.
Retraksjonsmobilisering i liggende stilling
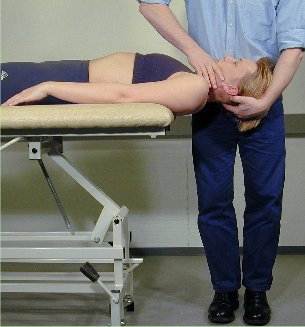
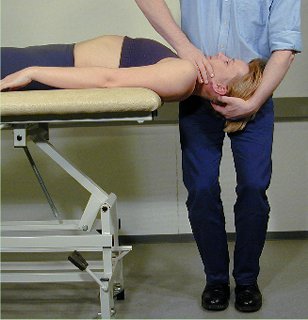
Pasienten
er ryggliggende. Hode og nakke raker ut over kanten av briksen til
nivå th. 3-4. Terapeuten holder pasientens hode inn til sin
mage: den ene hånd støtter hodet, den andre hånd
griper om pasientens hake. Mobiliseringen utføres ved at
terapeuten gjentagne ganger bøyer ned i kne og strekker ut.
Denne
teknikk mobiliserer lav cervikal ekstensjon
Retraksjon og ekstensjon under
traksjon og med rotasjon i liggende stilling
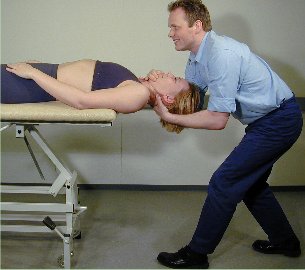
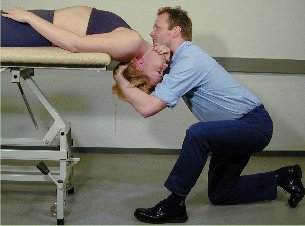
Pasienten
er ryggliggende. Hode og nakke raker ut over kanten av briksen til
nivå th. 3-4. Terapeuten plasserer sin ene hånd under
pasientens kinn mens den andre hånd fatter om nakken.
Prosedyren starter med en lett longitudinell traksjon. Mens
traksjonen fastholdes, beveges pasienten gjennom retraksjon til full
ekstensjon; her roteres pasientens hode lett (ca. 5 cm) til hver
side for å nå pasientens ytterstilling. Pasienten
forblir avslappet under mobiliseringen. Denne
teknikk mobiliserer lav cervikal ekstensjon i ytterstilling samt høy
cervikal ekstensjon.
Lateral fleksjon i sittende
stilling

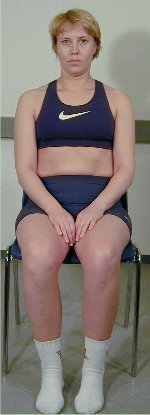
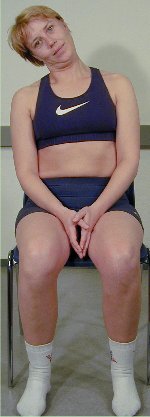
Pasienten
sitter i rett nøytralstilling på en stol med rygglen,
som ca. når til scapulas underkant. Før alle test i
lateral fleksjon i sittende stilling er det viktig at pasienten
først foretar en retraksjon; fra denne stilling kan pasienten
lateralflekteres til ytterstilling. Denne
test undersøker cervikal lateral fleksjon med pasientens egen
kraft.
Lateral fleksjon med pasient-utført
overpress i sittende stilling

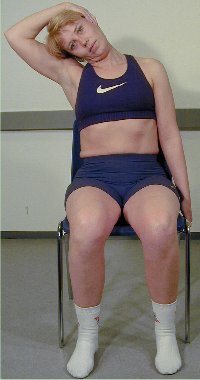
Pasienten
sitter i rett nøytralstilling på en stol med rygglen,
som ca. når til scapulas underkant. Fra denne stilling foretar
pasienten en retraksjon, hvoretter pasienten plasserer den ene hånd
på den motsatte side av hodet, og med den andre hånd
fatter om stolkanten. Hånden på hodet flekterer hodet
lateralt. Denne
test undersøker cervikal lateral fleksjon med pasientens eget
overpress.
Lateral fleksjon med
terapeut-utført overpress, mobilisering og manipulasjon i
sittende stilling
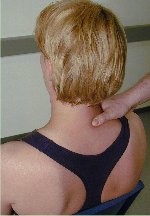

Pasienten sitter i rett
nøytralstilling på en stol med rygglen, som ca. når
til scapulas underkant. Terapeuten står bak pasienten og
plasserer sin ene hånd med tommelfingeren langs processus
spinosus, og den andre hånd på siden av pasientens hode.
Terapeuten fører hodet i lateral fleksjon, og med hånden
på siden av hodet kan terapeuten nå utføre et
overpress. Deretter kan behandlingen om nødvendig fortsette
ved at terapeutens andre hånd mobiliserer processus spinosus.
En siste mulighet er manipulasjon av processus spinosus.
Denne teknikk kan både
brukes til terapeut-utført overpress, mobilisering og
manipulasjon, og undersøker lav cervikal lateral fleksjon.
NB: Ved manipulasjon er det ikke mulig å registrere pasientens
symptomer under test. Manipulasjon utføres kun når test
og mobilisering er prøvd.
Rotasjon
i sittende stilling

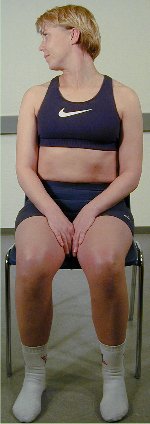
Pasienten sitter rett på en stol med rygglen,
som ca. når til scapulas underkant. Pasienten utfører
en retraksjon og dreier hodet til ytterstilling.
Denne test undersøker
rotasjon utført med pasientens egen kraft
Rotasjon med pasient-utført
overpress

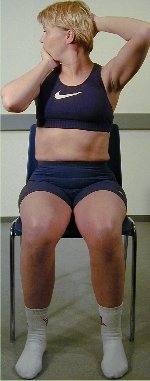
Pasienten sitter rett på en
stol med rygglen, som ca. når til scapulas underkant.
Pasienten utfører en retraksjon og roterer hodet til
ytterstilling, deretter griper pasienten med sin ene hånd om
haken og presser ytterligere i rotasjonsretningen, mens den andre
hånd fatter om øret og trekker i rotasjonsretningen.
Denne test undersøker
rotasjon utført med pasientens eget pres.
Rotasjon med terapeut-utført
overpress, samt mobilisering og manipulering i sittende stilling
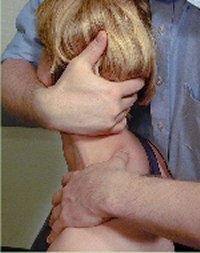
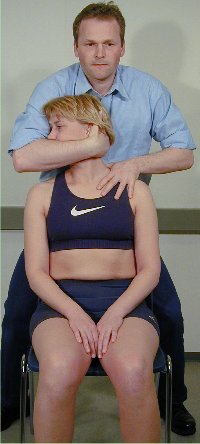
Pasienten
sitter oppreist på en stol med rygglen, som ca. når til
scapulas underkant. Terapeuten står bak pasienten, og
plasserer den ene hånd med tommelfingeren lateralt mod
processus spinosus på det ønskede nivå.
Terapeuten tar fatt om pasientens hode med den andre hånd, og
plasserer den ulnare kant av hånden under den occipitale
protuberance. Terapeuten foretar heretter en retraksjon, og roterer
så hodet til ytterstilling. Den motsatte tommelfinger utfører
et motpress for å aksentuere rotasjonen. Utgangsstillingen
kan både brukes til terapeut-utført overpress,
mobilisering og manipulering. NB: Ved manipulasjon er det ikke
mulig å registrere pasientens symptomer under test, og
manipulasjon utføres kun når test og mobilisering er
prøvd.
Referencer
1. Abdulwahab
SS, Sabbahi M. Neck retractions, cervical root decompression, and
radicular pain. JOSPT 30.1.2-12, 2000
2. Donelson
R, Aprill C, Medcalf R, Grant W: A prospective study of
centralisation of lumbar and referred pain. A predictor of
symptomatic discs and annular competence. Spine, 1997, 22, 10,
1115-1122.
3. Donelson
R, Grant W, Kamps C, Richman P: Cervical and referred pain responses
to repeated end-range testing. A prospective, randomised trial. Nth.
American Spine Soc. New York, 1997.
4. Donelson
R: Cervical Protusion and Retraction. McKenzie Institute (UK)
Newsletter 3:2;20-21, 1994
5. Fritz
JM, Delitto A, Vignovic M, Busse RG. Interrater reliability of
judgements of the centralization phenomenon and status change during
movement testing in patients with low back pain. Arch. Phys. Med.
Rehabil. 2000;81(1):57-61.
6. Fritz
JM, George S. The use of Classification approach to identify
subgroups of patients with acute low back pain. Interrater
reliability and short-term treatment outcomes. SPINE
2000;25(1):106-114.
7. Hurwitz
EL, Aker PD, Adams AH et al. Manipulation and Mobilization of the
Cervical Spine. A Systematic Review of the Literature. SPINE 1996,
Vol. 21, No. 15 pp 1746-1760.
8. Kjellman
GV, Skargren EI, Öberg BE. A Critical analysis of RCT on neck
pain and treatment efficacy. A review of the literature. Scand J
Rehab Med 31.139-152,1999.
9. Kjellman
G, Öberg B. A Randomised Clinical Trial Comparing Active
Exercise and McKenzie Treatment with Placebo Therapy in Patients
with Neck Pain. Submitted 2001.
10. McKenzie
R A. A Perspective on Manipulative Therapy. Physiotherapy, Aug.
1989, Vol. 75, No. 8.
11. McKenzie
R A. The Cervical And Thoracic Spine. Mechanical Diagnosis And
Therapy. Spinal Publications (N.Z.) LTD 1990.
12. McKenzie
R A. Treat Your Own Neck. Spinal Publications, Lower Hutt, NZ., 1983
13. McKinney
LA, Dornan JO, Ryan M. The Role of Physiotherapy in the Management
of Acute Neck Sprains following road-traffic accidents. Archives of
Emergency Medicine 6:27-33, 1989.
14. Ordway
NR, Seymor RJ, Donelson RG, Hojnowski LS, Edwards WT: Cervical
Flexion, Extension, Protusion and Retraction. A Radiographic
Segmental analysis. SPINE 1999, 24:240-247.
15. Razmjou
H, Kramer JF, Yamada R. Intertester reliability of the McKenzie
evaluation in assessing patients with Mechanical low-back pain. J
Orthop Sports Phys. Ther. 2000;30(7):368-383.
16. Rosenfeld
M et al. Early Intervention in Whiplash-Associated Disorders. A
Comparison of Two Treatment Protocols. SPINE 2000, Vol. 25, No. 14,
p 1782-1787.
17. Skargren
EI, Öberg BE et al. Cost and Effectiveness Analysis of
Chiropractic and Physiotherapy Treatment for Low Back and Neck Pain.
Six month Follow-up. SPINE 1997, Vol. 22, No. 18 pp 2167-2177
18. Spitzer
WO, Skovron ML, Salmi LR et al. Scientific Monograph of the Quebec
Task Force on Whiplash-Associated Disorders: Redefining Whiplash and
its Management. SPINE 1995, 20;1S-73S.
19. Van
Dillen LR, Sahrmann SA, Norton BJ, Caldwell CA, Fleming DA,
McDonnell MK et al. Reliability of physical examination items used
for classification of patients with low back pain. Phys. Ther.
1998;78(9):979-988.
20. Watson
G: Neuromusculoskeletal physiotherapy: Encouraging self-management.
Physiotherapy 82:6,352-357.
21. Werneke
M, Hart DL, Cook D. A Descriptive Study of the Centralization
Phenomenon. A Prospective Analysis. SPINE 1999, Vol. 24, No. 7, pp
676-683.
22. Wilson
L, Hall H McIntosh G, Melles T. Intertester reliability of a low
back pain classification system. SPINE 1999;24(3):248-254.

















