Dynamisk bevegeundersøkelse av lenderyggen
etter McKenzie
Mekanisk diagnose og terapi med
utgangspunkt i symptomrespons ved gjentagne bevegelser.
av Per Kjær, fysioterapeut,
ph.d.-studerende ved Odense Universitet
Bakgrunn
Det
foreligger i Danmark ingen egentlige analyser av hvor utbredt denne
behandlingsform er blant fysioterapeuter, kiropraktorer og leger. På
bakgrunn av utbudet av kurser og den interesse det er blant
behandlere om emnet, må det antas at den er vidt utbredt. I
England og Irland har Foster m.fl. undersøkt hvilke metoder,
som er mest utbredt blant fysioterapeuter. Han fant at Maitland- og
McKenzie-konseptene var de mest utbredte.(9) I staten Washington fant
Battie m. fl. at McKenzie-tilgangen til lenderyggproblemer var den
mest utbredte.(2)
I det følgende gjennomgås kort
den teoretiske bakgrunn for mekanisk diagnose og terapi, den
praktiske undersøkelse og klassifikasjon,
behandlingsprinsipper og den tilgjengelige evidens for deler av
McKenzie konseptet.
Historisk
bakgrunn
Robin McKenzie er fysioterapeut
fra New Zealand. Han er grunnleggeren av McKenzie Institute
International, som ivaretar utdannelse av fysioterapeuter, leger og
kiropraktorer i McKenzie´s undersøkelses- og
behandlingsprinsipper. Dette konsept kalles også mekanisk
diagnose og terapi.
McKenzie´s bakgrunn som
fysioterapeut bygger på den klassiske manuelle terapi ut ifra
Mennel og Cyriax. Anekdoten forteller at tilbake i 60 årene kom
en pasient - Mr. Schmidt- til McKenzie med et akutt hold i lenden og
kyphoscoliose. Han ble bedt om å legge seg inn på en
briks på maven. Briksen var slått opp, så pasienten
kun kunne ligge i en hyperekstendert stilling. Denne stilling viste
seg å endre pasientens symptomer dramatisk og episoden fikk
avgjørende betydning for McKenzies arbeide fremover. Han
begynte nå systematisk å undersøke hvordan det var
mulig å endre på pasienters symptomer ved hjelp av
stillinger og bevegelse. Gjennom 20 år, frem til 1980,
utviklet han et system til undersøkelse og behandling av både
lumbal, thoracal og cervical columna.(16)
Symptomrespons og
klassifikasjon
Det helt unike for
McKenzie´s diagnostikk og behandling er at den er styrt av
symptomrespons og av pasienten selv.
Ved symptomrespons
forstås, hvordan pasientens smerter eller andre symptomer
endres med gjentagne bevegelser. Ut fra dette er det mulig å
klassifisere pasienten og tilrettelegge en behandling som bygger på
en spesifikk klassifikasjon. Pasienten behandler så vidt det er
mulig seg selv ved hjelp av spesifikke og meget enkle øvelser.
Pasienten lærer hvordan symptomer skal tolkes, og hvordan man
mest hensiktsmessig reagerer på symptomer.
Til
tross for prioriteringen av symptomer frem for struktur tar McKenzie
allikevel utgangspunkt i de anatomiske og biomekaniske studier av
discus, og utvikler sine teorier omkring derangement og ser
displasering av nucleusmateriale som en vesentlig årsak til
rygg- og bensmerter.(11;17)
Pasienter inndeles etter
McKenzie´s klassifikasjon ut fra bevegeundersøkelser i
tre syndromer med hver deres karakteristika:
Posturalt syndrom
Derangement syndrom
Dysfunktions syndrom
Det posturale
syndrom er karakterisert ved at pasientens
smerte er intermitterende og oppstår i forbindelse med bestemte
stillinger i lengre tid. Smerten er av nociceptiv karakter og skyldes
at vev har vært strakt/klemt over lengre tid. Smerten
provoseres ikke ved undersøkelsen
Derangement
syndromet er karakterisert ved at smerten eller symptomene er
påvirkelig av bestemte stillinger og bevegelser. Smerter
tilskrives discuspatologi, hvor nucleusmateriale trenger ut i
nociceptorinnerverede deler av annulus og trigger en lokal eller
referert smerte. Det kan være tale om en desidert prolaps, evt.
kun en protusjon eller slett ingen makroskopisk
forandring.
Dysfunktions
syndromet er karakterisert ved at smerte eller symptomer oppstår
i yterstillinger hvor forkortet, skadet eller svekket vev kommer på
strekk. Det kan dreie seg om låsning i selve leddet eller
kontraktur i det periartikulære vev. Klassifiseringen
bygger dels på opplysninger fra anamnesen, som gir et fingerpek
om hvilket syndrom, det dreier seg om, og dels ved analyse av
symptomatferd ved dagligdags bevegelser og døgnvariasjonen.
Ved selve den kliniske undersøkelse
vurderes de aktuelle symptomers atferd i relasjon til gjentagne
bevegelser. Pasienten undersøkes med følgende
bevegelser:
Fleksjon
i stående og liggende stilling
Ekstensjon i stående og
liggende stilling
Sideglidning
i stående stilling
Under
bevegelsene observeres utslag samt deviasjon, og pasienten angir nøye
symptomenes atferd. Alle bevegelser utføres opp til 10 ganger
(avhenger av tilstandens irritabilitet). Undersøkelsen kan
suppleres med manuelt overpress på testbevegelsene.
Tolkningen
av symptomenes atferd leder frem til klassifisering av pasienten (en
pasient kan godt høre til i flere grupper).
Posturalt
syndrom: Ingen smerter ved test.
Dysfunktion:
Smerter i ytterstillinger, som normalt ikke forverres ved
bevegelser.
Derangement:
Smerter ved bevegelse, noen bevegelser forverrer symptomer og andre
bevegelser letter symptomer. McKenzie taler ut fra symptomutbredning
og adferd om en ytterligere klassifisering i 7 typer av derangement.
Sentralisering:
Dette fenomen beskriver at smerte som utgår fra ryggen og
føles lateralt for midtlinjen eller distalt, reduseres og
flyttes til mer sentrale eller nær midtlinje posisjoner ved
bestemte bevegelser. Det kan inngå at det oppstår en økt
sentral smerte, mens de meddelte smerter eller symptomer oppleves
som avtagende. (forfatters oversettelse av fra side 22{McKenzie 1981
6 /id}) Det skal anføres at definisjon av begrepet diskuteres
livlig og ikke er lik i alle artikler.(5;6;14;17) Sentralisering ses
ved derangement syndrom og er med til å bestemme behandlingens
tilretteleggelse og inngår i prognostiske overveielser. Det
angis at evnen til å sentralisere smerten indiserer en god
prognose, eller de øvelser som gavner pasienten.
Periferalisering:
Beskriver det motsatte av ovenstående, nemlig at smerten
beveger seg mer perifert ved bevegelse. Hvis smerten oppleves mer
perifert under bevegelse angir dette en uhensiktsmessig
bevegeretning og dårligere prognose avhengig av hvilke
bevegelser som får smerten til å gå mer perifert.
Det er en dårligere prognose ved periferalisering.
Evidens
Klassifikasjon
Ettersom
behandlingens bevegeretninger velges ut fra klassifikasjonen er det
viktig at metoden er valid. Det nærmeste vi kan komme validitet
i den sammenheng er ved å kreve, at det er mulig å utføre
klassifikasjon med god reproduserbarhet. En rekke studier har
beskjeftiget seg med dette. De første publiserte studier av
denne art viste en meget dårlig overensstemmelse mellom
testere,{Riddle & Rothstein 1993 64 /id} men i de senere år
har prosedyrer omkring reproduserbarhet og design endret sig
radikalt. Derfor viser senere arbeider, at det er mulig å
klassifisere ryggpasienter etter ovenstående prinsipp etter
litt mer nyanserede prinsipper med god reproduserbarhet.
(4;10;21;23)
Prognose
Flere
undersøkelser bekrefter, at sentraliseringsfenomenet er
medvirkende til å bestyrke en god prognose. Donelson fant i
1990 at tilstedeværelsen av entraliseringsfenomen gav en god
prognose for behandling med McKenzie´s prinsipper, mens
periferalisering gav en god prognose for resultat av operasjon.(8).
Alexander fant at pasienter med diagnostisert prolaps og radiculopati
som innenfor 5 dager etter hospitalisering kunne oppnå full
ekstensjon, hadde en langt bedre prognose enn de som ikke kunne ved
non-operativ behandling, 13 også etter 5 års follow
up.(1)
Long undersøkte i en gruppe kroniske
lenderyggpasienter betydningen av sentralisering for outcome. Det
viste seg, at de som initialt kunne sentralisere smerten hadde et
bedre outcome enn de som ikke kunne etter et "Work hardening
programme".(15)
Ved sammenligning mellem non-organiske tegn
(Waddell score) og sentralisering ved initial undersøkelse av
pasienter med lenderyggproblemer viste det seg, at de som ikke kunne
sentralisere hadde større sannsynlighet for ikke å komme
tilbake i arbeid uansett Waddel score. En lav Waddel score indiserte
det beste outcome i forhold til å komme tilbake til arbeide
{Karas, McIntosh, et al. 1997 19 /id} Begge undersøkelser var
altså i stand til at si noe om prognosen, og man fant et
komplekst samspill mellom sentralisering og Waddels score. Sufka
m.fl. fant at de som sentraliserte i løpet av de første
14 dager av behandlingen for lenderyggproblemer, hadde bedre funksjon
og subjektiv oppfattelse av fremgang, enn de som ikke
sentraliserte.(20) Werneke fant i et større prospektivt studie
av nakke og lenderygg pasienter, at de som hurtigst viste tegn på
sentralisering mottok færre behandlinger, hadde færre
smerter og bedre oppfattelse av eget funksjonsnivå.(22)
Diagnostikk av
diskuspatologi
Ut fra undersøkelse
av symptomrespons ved gjentagne bevegelser har det vist seg mulig å
vurdere integriteten i den annulare vegg i discus ved den
etterfølgende diskografi hos kroniske lenderyggpasienter.(7)
Tendensen var at 90% av de som kunne sentralisere smerten, hadde en
intakt annulus og positive diskogrammer definert ved at diskografien
reproduserte smerten og synlig patologi. Kun litt over halvdelen av
de som periferaliserte smerten, hadde en intakt annulus, men positiv
diskografi. De som ikke kunne endre smerten perifert, hadde kun i
12,5% av tilfellene positive diskogrammer. Den kliniske konsekvens av
dette resultat kunne være at hvis smerten kan sentraliseres
eller periferaliseres har den sin opprinnelse i discus. Når
smerten ikke påvirkes av bevegelser, skyldes den ikke
discus.
Effekt av McKenzie
behandling ved lenderyggproblemer
Der er
kun gjennomført få egentlige randomiserte kliniske
undersøkelser, hvor dette behandlings eller øvelsesprinsipp
har inngått. Det første randomiserte kliniske
undersøkelse ble publisert i 1990. 100 pasienter med akutte
lenderyggproblemer ble randomisert til hhv. McKenzie metoden og "mini
back school" med et års oppfølgning. Ved vurdering
etter 3 og 52 uker på syv variable, var det signifikant bedre
resultat i McKenzie gruppen for de fem variable.(18) Ved 5 års
oppfølgning med telefonintervju hadde McKenzie gruppen
signifikant færre episoder med smerte og færre var på
sykemelding. Øvrige variable viste ingen forsjkell mellom
gruppene.(19) Studiet kan selvfølgelig kritiseres for sin
mangel på egentlig kontrollgruppe, men det ses en tendens. Et
annet meget sitert studie sammenligner fysioterapi i form av
McKenzie, kiropraktisk manipulasjon og informasjonsfolder.(3) Det
skal bemerkes at denne informasionsfolder bestod av McKenzie øvelser.
Det kunne etter 4 uker påvises minimal forskjell mellom
gruppene; begge intervensjonsgrupper dog lidt bedre enn
informasjonsfolder gruppen. Det er ikke rapportert noen
langtidseffekter ennå.
Konklusjon
Mekanisk
diagnose og terapi er en anvendelig og nogenlunde dokumentert
undersøkelses og behandlingsform.
Styrken på
den vitenskabelige side for dette konsept ligger avgjort i
klassifikasjonen og de prognostiske muligheter. Med hensyn til effekt
av behandling er det inntil dato kun utført ganske få
randomiserte, kontrollerte kliniske forsøk. Man må i den
forbindelse spørre seg selv, hvorvidt det er rimelig å
bruke denne vitenskapelige metode uten forutgående
klassifikasjon eller stratifisering. Nye og kreative designs er
nødvendige for å gjennomføre vitenskapelig
undersøkelser innenfor lenderyggproblemer, fordi det er en så
diffus lidelse.
Styrken på den kliniske side ligger i at
behandlingen i vid utstrekning gjennomføres av pasienten selv.
Det er en sterkt motiverende behandlingsform, idet pasienten hurtig
lærer selv å merke og styre sine symptomer.
Den
vitenskapelige dokumentasjon eller evidensen er én ting, mens
den empiriske kliniske hverdag, hvor fysioterapeuten, kiropraktoren
og legen står overfor pasienten, er en annen sak. Herfra er
erfaringene utvetydig positive når det gjelder å inndra
McKenzie prinsipper som en del av de diagnostiske redskaper og
behandlingsmessige muligheter. Ikke som det eneste ene, men som et
verktøy, som skal brukes på rette indikasjon. Når
klinikeren finner den rette indikasjon, bygger det på
overveielser, som er langt mer nyansert enn de som er mulige å
belyse i randomiserte, klinisk kontrollerte undersøkelser
KLINISK UNDERSØKELSE
Gjentagne fleksjoner
i stående stilling
Aktuell
smerte/symptomer i rygg og ben registreres. Fleksjon gjentas opp til
10 ganger. Pasienten bøyer forover gjentagne ganger med
strakt kne. Smerte under bevegelsen eller i slutningen angis. Etter
10 repetisjoner (hvis mulig) revurderer pasienten smerte/symptomer
og det registreres:
*Symptomforverring:
bensmerter økt, periferalisering
*Symptombedring:
bensmerter avtagende (evt. økt ryggsmerte betraktes som
bedring, se sentralisering)
*Uendrede symptomer

Tolkninger:
Smerte i bevegebanen
TYDER PÅ derangement,
intraartikulære strukturer som discus eller strukturer i
facetledd eller muskler er
involvert.
Smerte i ytterstilling
TYDER PÅ dysfunksjon
i ledd eller strukturer omkring ledd.
Symptomforverring TYDER
PÅ discuspatologi, prolaps, instabilitet
Symptombedring TYDER
PÅ spondylolistese, dysfunksjon, anterior prolaps
Gjentagne
ekstensjoner i stående stilling
Aktuelle rygg- og bensymptomer
registreres. Forsøkpersonen bøyer bakover med hendene
støttende i lenden, så bekkenet skubbes fremover.
Registrer:
*Symptomforverring:
bensmerter økt, periferalisering
*Symptombedring:
bensmerter avtagende (evt. økt ryggsmerte betraktes som
bedring, se sentralisering)
*Uendrede symptomer
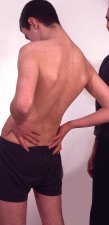
Tolkninger
Smerte i bevegebanen
TYDER PÅ derangement,
intraartikulære strukturer som discus og strukturer i
facetleddet eller muskler er
involvert.
Smerte i ytterstilling
TYDER PÅ dysfunksjon
i ledd eller strukturer.
Symptomforverring TYDER PÅ
stor discuspatologi, prolaps, instabilitet/degenerative tilstand
(periferalisering)
Symptombedring TYDER
PÅ derangement,
reversibel discuspatologi, god prognose
(sentralisering)
Gjentagne
sideglidninger til henholdsvis høyre og venstre
Rygg-
og bensymptomer registreres før testen. Bekkenet skubbes mod
henholdsvis høyre og venstre mens skuldrene blir i samme
posisjon.
Registrer for hver side:
*Symptomforverring:
bensmerter økt, periferalisering
*Symptombedring:
bensmerter avtagende (evt. økt ryggsmerte betraktes som
bedring, se sentralisering
*Uendrede symptomer
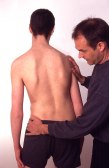
Tolkninger:
Smerte i
bevegebanen TYDER PÅ derangement,
intaartikulære strukturer som discus og strukturer i
facetleddet eller muskler er
involvert.
Smerte i
ytterstillingen TYDER PÅ dysfunksjon
i ledd eller strukturer omkring leddene
Symptomforverring TYDER PÅ
discuspatologi, prolaps, instabilitet/degenerasjon
(periferalisering)
Symptombedring TYDER
PÅ derangement,
discuspatologi god prognose
(sentralisering)
Gjentagne fleksjoner
i liggende stilling
Rygg- og bensymptomer
registreres før testen. Ryggliggende trekker pasienten med
armene begge kne opp mod brystet opp til 10 ganger. Bevegelsen skal
forplante seg til ryggen.
*Symptomforverring:
bensmerter økt, periferalisering
*Symptombedring:
bensmerter avtagende (evt. økt ryggsmerte betraktes som
bedring, se sentralisering
*Uendrede symptomer
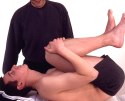
Tolkninger:
Smerte i bevegebanen
TYDER PÅ derangement,
intaartikulære strukturer som discus og strukturer i
facetleddet eller muskler er
involvert.
Smerte i
ytterstillingen TYDER PÅ dysfunksjon
i ledd eller strukturer omkring leddene
Symptomforverring TYDER PÅ
discuspatologi prolaps
(periferalisering)
Symptombedring TYDER
PÅ spondylolistese,
dysfunksjon, anterior prolaps
Gjentagne
ekstensjoner i liggende stilling
Rygg- og
bensymptomer registreres før testen. Armene strekkes så
overkroppen løftes opp uten bruk av ryggmusklene.
*Symptomforverring:
bensmerter øket, periferalisering
*Symptombedring: bensmerter avtatt
(evt. økt ryggsmerte betraktes som bedring, se
sentralisering
*Uendrede symptomer

Tolkninger:
Smerte i bevegebanen
TYDER PÅ derangement,
intraartikulære strukturer som discus og strukturer i
facetleddet eller muskler er
involvert.
Smerte i
ytterstillingen TYDER PÅ dysfunksjon
i ledd eller strukturer omkring leddene
Symptomforverring TYDER PÅ
stor discuspatologi, prolaps, instabilitet/degenerasjon
(periferalisering)
Symptombedring TYDER
PÅ reversibel discuspatologi,
god prognose
Referanseliste
1. Alexander
AH, Jones AM, and Rosenbaum DHJ. Nonoperative management of
herniated nucleus pulposus: patient selection by
the
extension sign. Long-term follow-up [see comments]. Orthop Rev
1992;21:181-8.
2. Battie MC,
Cherkin DC, Dunn R, Ciol MA, and Wheeler KJ. Managing low back pain:
attitudes and treatment preferences of
physical
therapists. Phys.Ther. 1994;74:219-26.
3. Cherkin
DC, Deyo RA, Battie M, Street J, and Barlow W. A comparison of
physical therapy, chiropractic manipulation, and
provision of
an educational booklet for the treatment of patients with low back
pain [see comments]. N.Engl.J.Med.
1998;339:1021-9.
4. Delitto A,
Erhard RE, and Bowling RW. A treatment-based classification approach
to low back syndrome: identifying and
staging
patients for conservative treatment [see comments]. Phys.Ther.
1995;75:470-85.
5. DiFabio
RP. Toward understanding centralisation of low back symptoms
[editorial]. J Orthop Sports Phys Ther. 1999;29:206-7.
6. Donelson
R, Aprill C, Medcalf R, and Grant W. A prospective study of
centralization of lumbar and referred pain. A predictor
of
symptomatic discs and anular competence. Spine 1997;22:1115-22.
7. Donelson
R, Aprill C, Medcalf R, and Grant W. A prospective study of
centralization of lumbar and referred pain. A predictor
of
symptomatic discs and anular competence. Spine. 1997;22:1115-22.
8. Donelson
R, Silva G, and Murphy K. Centralization phenomenon. Its usefulness
in evaluating and treating referred pain. Spine.
1990;15:211-3.
9. Foster NE, Thompson KA, Baxter GD, and Allen
JM. Management of nonspecific low back pain by physiotherapists in
Britain
and Ireland. A descriptive questionnaire of
current clinical practice. Spine 1999;24:1332-42.
10. Fritz JM
and George S. The use of a classification approach to identify
subgroups of patients with acute low back pain.
Interrater
reliability and short-term treatment outcomes [In Process Citation].
Spine 2000;25:106-14.
11. Huijbrigts
PA. Facts and Fiction of Disc Reduction: A literature Review. The
Journal of Manual and Manipulative Therapy
1999;6:137-43.
12. Karas R,
McIntosh G, Hall H, Wilson L, and Melles T. The relationship between
nonorganic signs and centralization of
symptoms in
the prediction of return to work for patients with low back pain.
Phys.Ther. 1997;77:354-60.
13. Kopp JR,
Alexander AH, Turocy RH, Levrini MG, and Lichtman DM. The use of
lumbar extension in the evaluation and
treatment of
patients with acute herniated nucleus pulposus. A preliminary
report. Clin.Orthop. 1986;211-8.
14. Long A.
More on centralisation [letter]. J Orthop Sports Phys Ther.
1999;29:489-90.
15. Long AL.
The centralization phenomenon. Its usefulness as a predictor or
outcome in conservative treatment of chronic law
back pain (a
pilot study). Spine. 1995;20:2513-20.
16. McKenzie
R. The Lumbar Spine: Mechanical Diagnososis and therapy. 1 ed.
Waikanae, New Zealand: Spinal Publications,
1981.
17. McKenzie
RA. The lumbar spine. Mechanical diagnosis and therapy.Spinal
publications, 1981.
18. Stankovic
R and Johnell O. Conservative treatment of acute low-back pain. A
prospective randomized trial: McKenzie method
of treatment
versus patient education in "mini back school" [see
comments]. Spine 1990;15:120-3.
19. Stankovic
R and Johnell O. Conservative treatment of acute low back pain. A
5-year follow-up study of two methods of
treatment
[see comments]. Spine 1995;20:469-72.
20. Sufka A,
Hauger B, Trenary M et al. Centralization of low back pain and
perceived functional outcome. J Orthop Sports Phys
Ther.
1998;27:205-12.
21. Van
Dillen LR, Sahrmann SA, Norton BJ et al. Reliability of physical
examination items used for classification of patients with
low back
pain. Phys.Ther. 1998;78:979-88.
22. Werneke
M, Hart DL, and Cook D. A descriptive study of the centralization
phenomenon. A prospective analysis. Spine.
1999;24:676-83.
23. Wilson L,
Hall H, McIntosh G, and Melles T. Intertester reliability of a low
back pain classification system. Spine 1999;24:248-
54.




